La demencia es un trastorno neurológico que afecta a la memoria, el pensamiento y la capacidad para realizar actividades cotidianas, que empeora con el tiempo y que afecta a la autonomía de la persona que la padece.
La demencia es un término genérico que se utiliza para describir la pérdida progresiva de habilidades intelectuales que posee una persona, y que le afectan con la intensidad suficiente como para perder su autonomía.
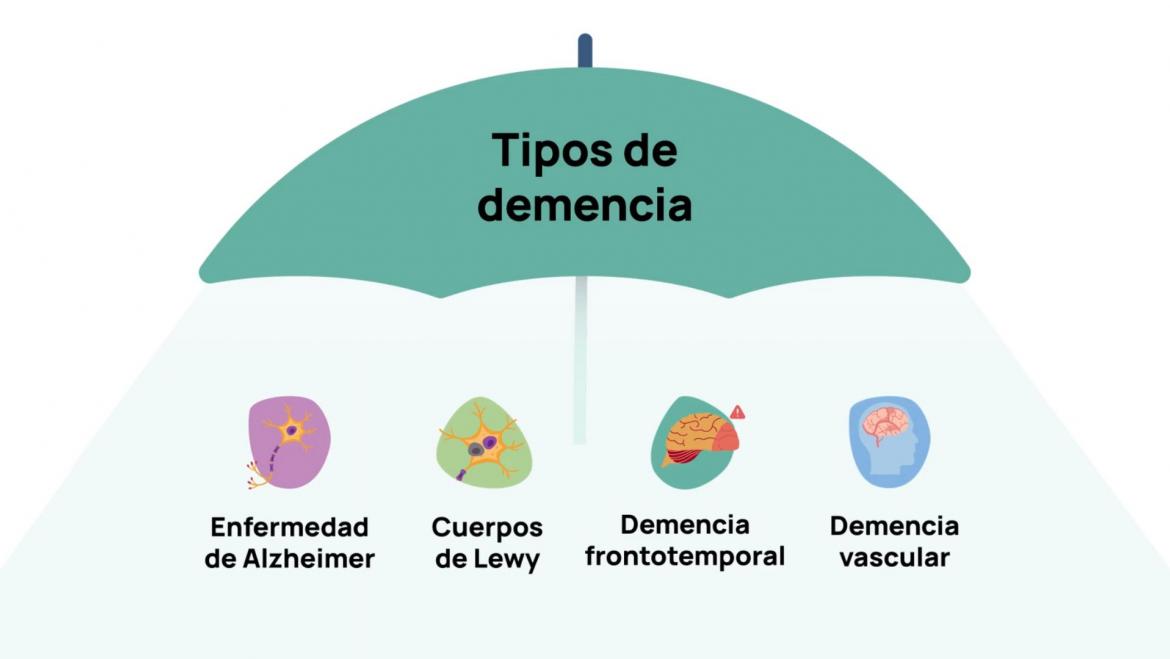
Existen distintos tipos de demencia, aunque la más frecuente y conocida es la enfermedad de Alzheimer (representando el 60-80% de todos los casos de demencia). Según el tipo de demencia, la persona afectada puede presentar una afectación predominante de la memoria, la orientación, el lenguaje, la capacidad de atención y concentración, así como afectar a las emociones o la conducta.
Los síntomas más frecuentes que encontramos en una persona con demencia son:
- Olvidar cosas o eventos recientes
- Perder o extraviar cosas
- Perderse al andar o conducir
- Sentirse desorientado, incluso en sitios familiares
- Perder la noción del tiempo
- Dificultades para resolver problemas o tomar decisiones
- Problemas para seguir conversaciones o a la hora de encontrar las palabras
- Dificultades para realizar tareas habituales
También pueden presentar algunos síntomas conductuales como:
- Cambios en la personalidad
- Depresión
- Ansiedad
- Agitación
- Comportamiento inapropiado
- Desconfianza
- Ver cosas que no son reales, lo que se conoce como alucinaciones

El riesgo de demencia aumenta a medida que una persona envejece, especialmente después de los 65 años. Sin embargo, la demencia no es específica del envejecimiento. También puede aparecer en personas más jóvenes, aunque es mucho más infrecuente.
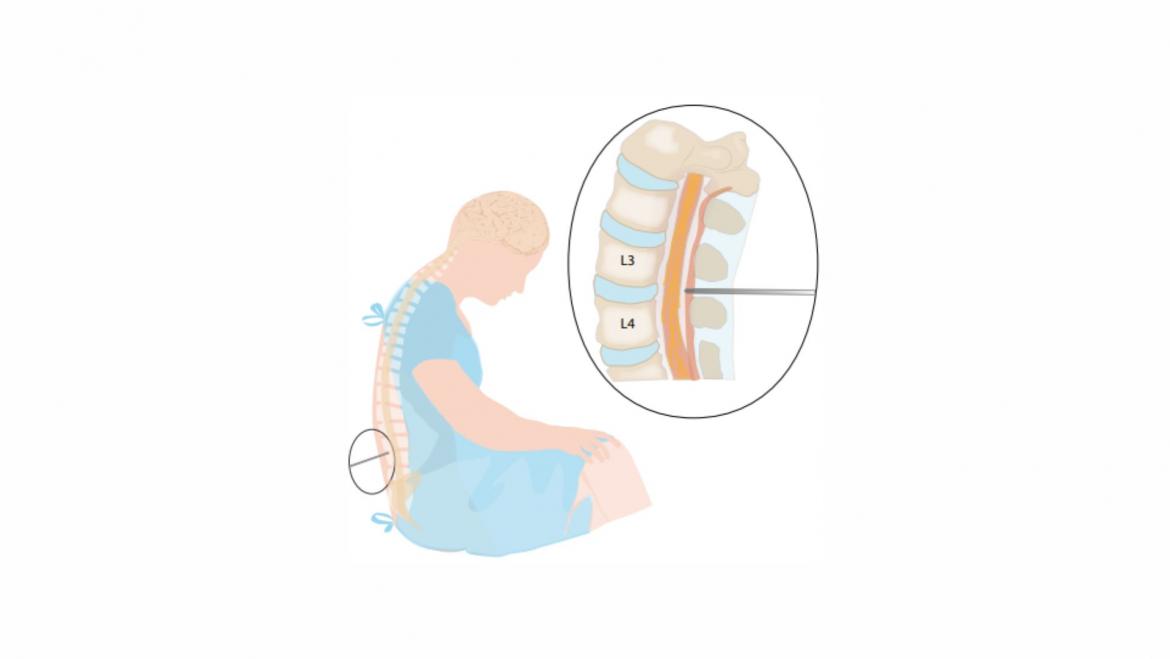
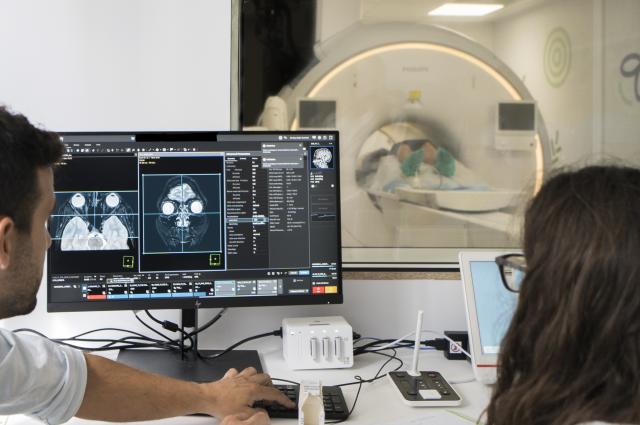
El diagnóstico de la enfermedad es clínico y se basa en un examen físico y neurológico. Habitualmente se confirman los déficits mediante una evaluación neuropsicológica y se pueden realizar pruebas de imagen (resonancia magnética o tomografía por emisión de positrones), o bien de laboratorio, como el estudio de líquido cefalorraquídeo, para confirmar el diagnóstico. Recientemente, se están investigando si los propios biomarcadores están presentes en extracciones de sangre venosa y tienen la misma validez sin necesidad, por tanto, de realizar punciones lumbares para obtener muestras de líquido cefalorraquídeo.
Los estudios demuestran que se puede reducir el riesgo de sufrir deterioro cognitivo y demencia haciendo ejercicio con regularidad, no fumando, evitando el consumo nocivo de alcohol, controlando el peso, siguiendo una dieta saludable y manteniendo una tensión arterial y unos niveles de colesterol y de glucemia adecuados.

Las personas con deterioro cognitivo presentan mayor riesgo de cometer infracciones de tráfico y de sufrir accidentes. La mayor siniestralidad se observa sobre todo a partir del tercer año en casos de enfermedad de Alzheimer pero puede ser incluso antes en el caso de otras demencias, como la demencia frontotemporal.

Los estudios demuestran que los pacientes con demencia moderada o grave no deben conducir, por lo que desde el inicio del diagnóstico debemos plantear a la persona afectada la búsqueda de transportes alternativos, dado que será inevitable un futuro abandono de la conducción.